Статьи
Неврологические осложнения остеопороза позвоночника
22 Декабрь 2021 | Популярные статьи | Нервная система (хирургия головы и спинного мозга)
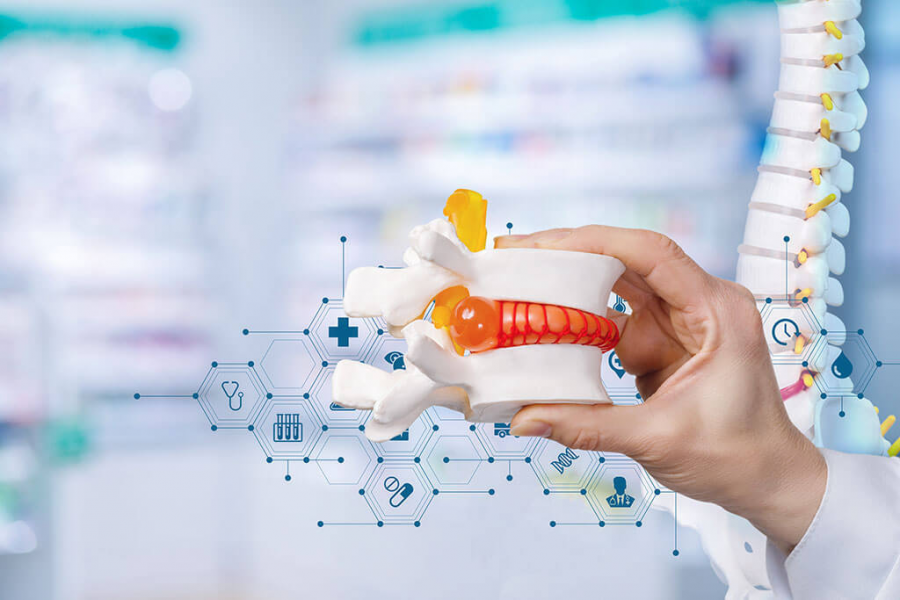
Остеопороз – это развитие дегенеративных процессов в межпозвоночных дисках, однако жалобы при этом заболевании в основном связаны с неврологическими осложнениями последнего.
Остеопороз характеризуется прогрессирующим уменьшением костного объёма (веществ костной массы) и нарушением микроструктуры костной ткани, что приводит к повышению хрупкости кости. Отклонение показателя минеральной плотности кости на 1-2,5 от стандартного значения (что выявляется по данным фотонной или рентгенологической денситометрии), которое обычно не сопровождается патологическими переломами, принято называть остеопатией, а отклонение более чем на 2,5 от стандартного показателя – остеопорозом.
За последние годы интерес к остеопорозу позвоночника резко повысился. Это обусловлено широкой распространённостью этого состояния, снижением продолжительности жизни, тяжестью вызванных этим осложнений, возможностью доклинического выявления процесса с помощью современных денситометрических методов обследования, применением новых эффективных методик лечения. Остеопорозом страдают миллионы людей по всему миру. Болезнь наносит гигантский социально-экономический вред и её, без преувеличений, надо отнести к ряду важнейших медико-социальных проблем современного человечества.
Классификация остеопороза
Остеопороз принято классифицировать на первичный и вторичный.
Причиной первичного остеопороза является возрастная потеря костной ткани (старческий остеопороз), а у женщин – ещё и климакс (постклимактерический остеопороз). В тех случаях, когда после тщательного обследования не выявляется очевидная причина, остеопороз принято считать идиопатическим. Развитию первичного остеопороза могут способствовать отсутствие соответствующей физической нагрузки, курение, злоупотребление алкоголем, нарушения синтеза и обмена витамина D, относительная недостаточность деятельности половых желез.
Вторичный остеопороз может быть связан с лечением кортикостероидами, гипогонадизмом, тиреотоксикозом, миеломной болезнью, метастатическим поражением костной ткани, ревматическими заболеваниями, патологиями печени и другими заболеваниями.
Механизм возникновения болевого синдрома во время остеопороза позвоночника
Многие авторы, обращаясь к боли в спине, как причину зачастую приводят остеопороз позвоночника, однако не уточняют, на каком же этапе поражения процессов обмена веществ в костной ткани развивается болевой синдром.
При этом, остеопороз позвонков, который не сопровождается их переломами, не является причиной болевого синдрома, поскольку трабекулярная ткань тел позвонков не имеет болевых рецепторов, что, судя по всему, и является причиной позднего выявления остеопороза. Последний зачастую диагносцируется случайно, при рентгенографии внутренних органов, особенно, при исследовании органов грудной клетки.
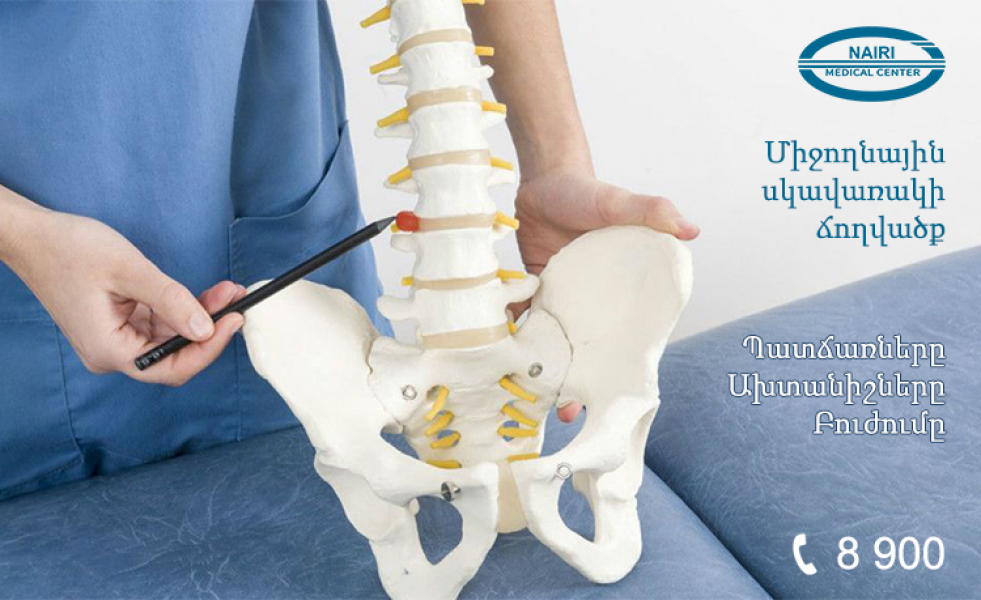
Неврологические проявления при остеопорозе позвоночника развиваются только при переломе одного или нескольких позвонков и постепенной прогрессирующей деформации осевого скелета. В результате развивается перенапряжение осанки, деформация отдельных позвонков («рыбьи позвонки», коническая или клиновидная деформация позвонков), нарушение статики позвоночника с образованием кифоза или кифосколиоза. Всё это ухудшает условия кровоснабжения и способствует формированию асептического воспаления в повреждённом двигательном сегменте позвоночника.
Источниками болевой импульсации являются:
- повреждённое деформированное тело позвонка,
- окружающие его спазмированные мышцы,
- периартикулярная ткань,
- межпозвонковые суставы,
- связочный аппарат позвоночного сегмента и проч.
Боль может быть связана с раздражением болевых рецепторов, находящихся в надкостнице позвонков, оболочках фасеточных суставов, связках (задней продольной, жёлтой, межостистой), внешней трети фиброзного кольца межпозвоночного диска, твёрдой оболочке спинномозгового канала, эпидуральной жировой клетчатке, стенках артериол и вен.
Спазм ухудшает кровоснабжение мышц, что усиливает ноцицептивную импульсацию мышечных волокон, которая передаётся в задние рога соответствующего сегмента спинного мозга, впоследствии – в передние рога спинного мозга, приводя к усилению спазмирования мышц, иннервируемых данным сегментом. В результате замыкается порочный патологический круг между спазмом мышц и болью.
По задним рогам и спинноталамическим путям поток болевой импульсации направляется в таламус, а затем – в чувствительную зону коры головного мозга. В результате повышения периферической чувствительности нервные окончания становятся гиперсенсибилизированными даже по отношению к незначительным механическим воздействиям, постепенно формируется спонтанная активность нейронов спинномозговых узлов. Постоянный поток болевой афферентации приводит к повышению центральной чувствительности на уровне задних рогов спинного мозга, что способствует хронизации боли и может придать ей характер вторичного нейропатологического компонента.
Таким образом, патофизиологические процессы, которые образуются при повреждении структур позвоночника и окружающих их тканей, запускают вторичный каскад нейрофизиологических изменений в нервных волокнах и ноцицептивных нейронах спинного и головного мозга. В развитии болевого синдрома важную роль могут иметь также вторичные дистрофические изменения соединительнотканных структур двигательного сегмента позвоночника.
Подпишитесь на нашу рассылку