Статьи
Боль в животе: когда необходимо обращаться к врачу?
17 Март 2022 | Популярные статьи | Гастроэнтерология и эндоскопия
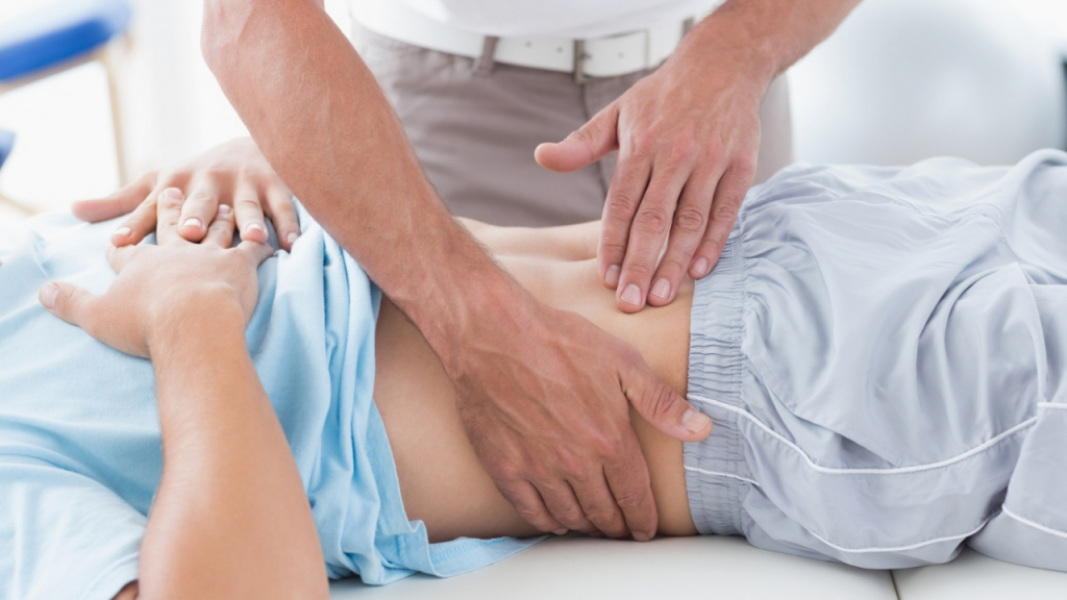
Боль в животе – это общий термин, которым характеризуют развитие болевых ощущений и спазмов в области между грудной клеткой и тазом – брюшной полости. Каждый человек на протяжении разных этапов жизни сталкивался с этим неприятным явлением.
В основном, подобные боли проходят сами по себе и не оставляют последствий. Однако, иногда они являются угрожающими симптомами серьёзных заболеваний. Как отличить обыденную кишечную колику от опасных хирургических патологий?
Причины болей в животе, их симптомы и дифференциальная диагностика
Боли в животе могут вызвать функциональные нарушения органов брюшной полости, их воспаления или хронические заболевания.
Основные органы, расположенные в брюшной полости, это:
- желудок,
- тонкий и толстый кишечник,
- червеобразный отросток (аппендикс),
- печень,
- жёлчный пузырь,
- поджелудочная железа,
- селезёнка,
- почки,
- органы малого таза.
Боль в животе могут вызвать многочисленные факторы. Чаще всего встречаются функциональные нарушения, инфекции и воспаления.
Наиболее часто встречаемой причиной спазмов в брюшной полости является вздутие живота, обусловленное выраженной генерацией газов, при котором происходит напряжение стенки кишечника. В это время наблюдаются слышимое урчание, спастические боли, которые самостоятельно проходят, однако повторяются через короткие промежутки времени. От подобных симптомов можно избавиться с помощью активированного угля и диеты, препятствующей процессам брожения в кишечнике.
Следующей распространённой причиной болей в животе является вызванная пищевым отравлением диарея и сопутствующая ей кишечная колика. Эти боли также не постоянны и носят спастический характер. Как правило, они проходят сами по себе в течение 1-2 дней.
Временами диарея и боли могут приобретать затяжное течение. В этом случае принято говорить о синдроме раздражённого кишечника.
Обычно, в таких случаях помогают диета, препараты-адсорбенты и спазмолитики (но-шпа, дротаверин и прочие).
Причина спазмирования может быть связана и с запорами. В этом случае эффективны потребление пищи, богатой клетчаткой, обильное питьё и приём слабительных средств.
У женщин спазмы в животе могут быть связаны с менструацией. Такие боли не требуют специального лечения, однако иногда приемлемо принятие спазмолитиков и обезболивающих препаратов.
Больше настораживает, когда боль нарастает постепенно, а затем приобретает постоянный характер и локализацию. Такое бывает при воспалении червеобразного отростка – остром аппендиците, при котором боль может быть и не сильной. Как правило, она локализуется в нижней части правой половины живота, в подвздошной области. Боль нарастает ступенчато, особенно проявляясь при пальпации червеобразного отростка. Это свидетельствует о воспалении отростка. Такую клиническую картину врачи называют «острый живот».
Болезнь зачастую сопровождается незначительным повышением температуры тела, особенно в случае интраректального измерения.
Аппендицит лечится исключительно хирургическим путём. Если не прооперировать орган вовремя, возможно развитие осложнений.
При более благоприятном исходе воспалённая масса отделиться от прилегающих тканей плотной воспалительной капсулой (хирурги обычно называют это инкапсулированием), и острая фаза воспаления перейдёт в хроническую. При худшем сценарии может произойти разрыв червеобразного отростка, и тогда накопленный в нём гной прорвётся в брюшную полость. Это приведёт к крайне неприятному осложнению – развитию перитонита.
Ступенчатое нарастание клинической картины может наблюдаться и при воспалительных заболеваниях других органов брюшной полости, таких как холецистит (воспаление жёлчного пузыря) и панкреатит (воспаление поджелудочной железы). В первом случае боли возникают в правом подреберье, они бывают постоянными и интенсивными, во втором случае боль чаще носит опоясывающий характер. Обе патологии сопровождаются наличием высокой температуры, тошнотой, рвотой и другими нарушениями пищеварения.
Если вовремя не предпринять меры, может произойти нагноение этих органов и развитие разлитого перитонита. При воспалении поджелудочной железы высок риск развития некроза тканей - их отмирания. Это состояние представляет собой угрозу для жизни и при запоздалой диагностике не поддаётся излечению.
По этой причине, при наличии вышеупомянутых симптомов необходимо как можно скорее обратиться к врачу.
Боли особенно интенсивны при прободении язвы, когда содержимое желудка (в том числе желудочный сок) начинает проникать в брюшную полость. В этот момент фиксируется острая боль, напоминающая, как говорят, «удар кинжалом». У больного возникает ощущение, что его, в буквальном смысле слова, проткнули ножом в живот. В этом случае необходима срочная госпитализация и неотложное оперирование.
Не менее интенсивными боли бывают и при коликах, таких как печёночная (когда конкремент блокирует жёлчный проток), а также почечная (камень в мочеточнике). Давление внутри этих органов многократно возрастает, их стенки напрягаются. Опыт показывает, что подобные боли не проходят после приёма спазмолитиков и обезболивающих препаратов. Поэтому обычно в этих случаях для купирования болей применяют психотропные обезболивающие.
Очень болезненное и опасное состояние может развиться при кишечной непроходимости (заворот кишечника), что развивается на фоне спаечного процесса в брюшной полости. Спайки образуются после полостных операций и травм брюшной стенки. Временами они препятствуют нормальной перистальтике кишечника и вызывают частичную или полную непроходимость.
Как правило, боли в этом случае сопровождаются рвотой и отсутствием дефекации. Это состояние может развиться и при ущемлении грыжи стенки брюшной полости (паховой, пупочной и др.). Если в данном случае консервативное лечение (покой, спазмолитики, аналгетики, особые приёмы мануального вмешательства) не помогают, то возникает необходимость неотложной операции. В противном случае возможен некроз соответствующего участка кишечника.
Дифференциальная диагностика заболеваний, вызвавших боли в животе, осуществляется не только на основании жалоб больного и его состояния при осмотре. Клинику заболевания может объективизировать лабораторное исследование крови пациента, с помощью которого возможно выявление наличия воспалительного процесса в организме. Также применяются рентгенография, УЗИ и другие методы диагностики.
Когда необходимо обращаться к врачу?
- Если боль носит постоянный характер, имеет чёткую локализацию и постепенно нарастает.
- Если боль чрезмерно интенсивная, напоминает «удар кинжалом».
- Если боль сопровождается повышением температуры тела, ухудшением общего состояния, рвотой, отсутствием дефекации.
Подпишитесь на нашу рассылку